首頁01_關於協會
 關於協會
關於協會台灣凱羅健康協會是由專業脊骨神經醫學博士所創立,專門研究骨刺、椎間盤突出與坐骨神經痛等脊椎、骨骼、神經、肌肉相關的健康問題。
本網站將協助您進一步了解骨刺、椎間盤突出與坐骨神經痛等慢性疾病,並提供不打針不用藥的改善方式。
首頁02_最新消息
Advance Clinical Practice
1/16/2020 凱羅協會協助 2018 重大運動賽事
1/16/2020 參照成立脊骨神經醫學系,建立脊骨神經醫學制度法規
1/16/2020 2016 世界脊椎日 - 台灣首次脊醫博士講座活動
1/16/2020 2016 柬埔寨義診圓滿成功全紀錄
1/16/2020
美國脊骨神經醫學會(ACA)嚴正提出海外詐騙行為警告
1/16/2020 美國醫療機構評鑑聯合會(TJC)對醫師的定義
1/16/2020 脊骨神經醫學融入癌症整合治療
1/16/2020 台灣整脊醫療宜早正名
1/16/2020 淺談脊骨神經醫學─降低醫療支出的徒手療法─
1/16/2020
治療頸椎疼痛? 脊椎矯正效果優於藥物治療
1/16/2020 脊椎矯治的安全性
1/16/2020 下背痛治療文獻
1/16/2020 脊骨神經醫學的效益與美國政府的重視
1/16/2020
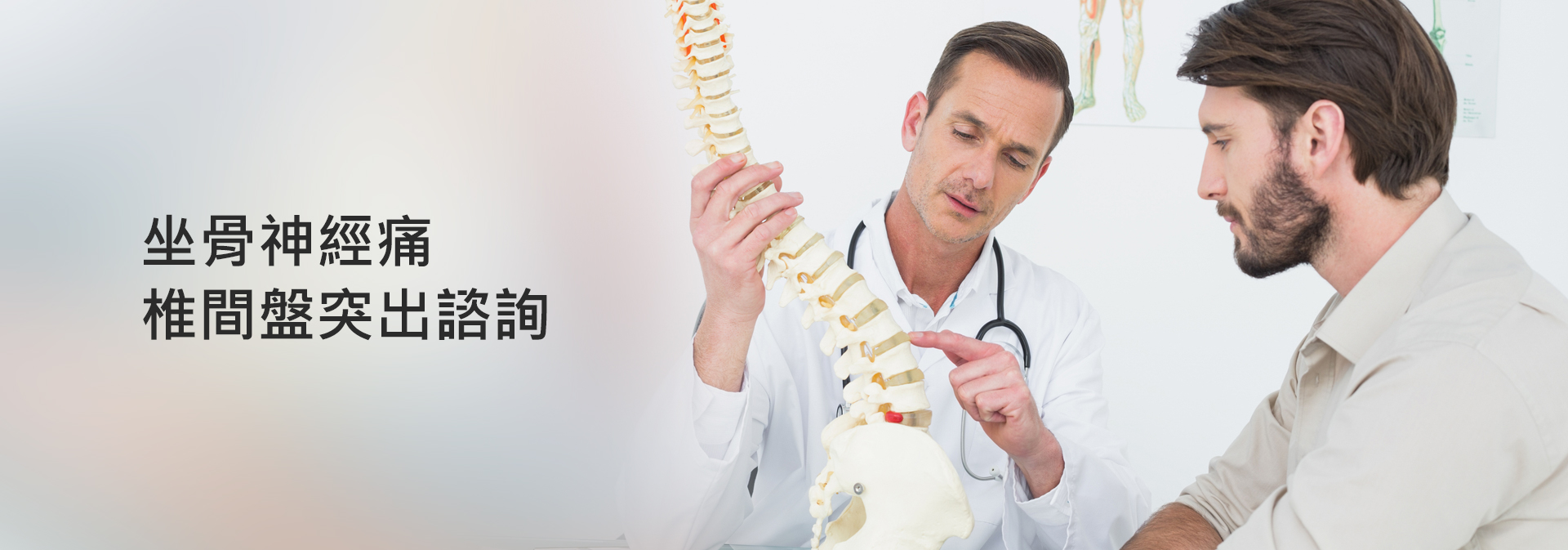





 常見脊骨疾病
常見脊骨疾病 相關連結
相關連結







